|
— Дайте определение хроническим
нарушениям лимфоотто-ка.
Хронический лимфостаз (лимфэдема, слоновость) —
полиэтиологическое заболевание, в основе которого лежит поражение
лимфатической системы с расстройством лимфообращения. Основные звенья
патогенеза — недостаточность функции лимфатической системы, нарушения оттока
лимфы из тканей. Поражение возникает в 90% по причине большой протяженности
лимфатических путей и вертикального положения, что создает худшие условия для
оттока лимфы. Женщины болеют в 3 раза чаще мужчин.
В связи с нарушением транспортной функции лимфатического
русла снижается его резорбционная активность. В поверхностных тканях
скапливается большое количество жидкости, мукополисахаридов и белка. Белок
стимулирует развитие соединительной ткани, вызывает гиалиноз стенок мелких
лимфатических и кровеносных сосудов, а также капилляров кожи, подкожной
клетчатки и фасции, ухудшая тем самым не только лимфо-, но и кровообращение в
пораженной конечности. В результате снижается степень кровенаполнения сосудов
микро-циркуляторного русла, развивается гипоксия тканей, которая ведет к
грубым нарушениям окислительно-восстановительных процессов. Происходит
утолщение кожи, подкожной клетчатки и фасции, более выраженное вначале в
дистальных отделах конечности; со временем присоединяются и трофические
расстройства. Кожа становится легкоранимой, что в условиях застоя лимфы
предрасполагает к развитию рожистого воспаления. Рецидивы рожи усиливают
расстройства лимфообращения вследствие возникающих лимфангоитов, тромбоза и
облитерации лимфатических сосудов, фиброза кожи и подкожной клетчатки.
— Какие различают формы лимфостаза?
Различают врожденную и приобретенную формы лимфостаза.
Врожденные, или первичные формы чаще связаны с недоразвитием лимфатической
системы, реже — с наличием ам-ниотических перетяжек и тяжей, сдавливающих
поверхностные лимфатические сосуды. Известны наследственные формы
слоновости, встречающиеся у членов одной семьи (болезнь
Милроя). Юношеская лимфэдема развивается между пубертат-ным периодом и концом
третьего десятилетия, поздняя возникает после 30 лет.
Более обширную группу составляют случаи приобретенного,
или вторичного лимфостаза. К его развитию ведут самые разнообразные факторы,
ухудшающие отток лимфы из конечностей: послеоперационные рубцы, опухоли
мягких тканей, специфические процессы в лимфатических узлах или
лимфэ-демэктомия, лучевая терапия, травматические повреждения, воспалительные
процессы в коже, подкожной клетчатке, лимфатических сосудах и узлах (рожистое
воспаление, лимфангоиты, лимфадениты).
В некоторых странах вторичный лимфостаз является
следствием паразитарного поражения лимфатических сосудов Wuchereria
bancrofti.
— У девочки 14 лет внезапно появился отек тыла стопы,
за последние четыре месяца распространившийся до дисталь-ной части бедра. Ваш
диагноз?
Это клиника первичной (юношеской) лимфедемы. Для
установления диагноза необходима лимфография. С целью улучшения оттока
конечности придают возвышенное положение и рекомендуют ношение эластических
чулок. При первичной лимфедеме показаний к наложению лимфовенозных
анастомозов нет, так как нет препятствия в паховой области или области таза.
Для профилактики инфекционных осложнений (лимфедема часто инфицируется
стрептококком) назначают антибиотики.
— Опишите клинику и диагностику хронического
лимфостаза.
В течении заболевания выделяют две стадии: лимфэдемы и
фибредемы. Вначале появляются отеки у основания пальцев, на тыле стопы, в
области голеностопного сустава. Отек мягкий, безболезненный, может исчезать к
утру, кожа легко собирается в складки. Заболевание развивается медленно,
однако через несколько лет начинается вторая стадия — фибрэдемы. Отек
распространяется на проксимальные отделы конечности, становится плотным и
постоянным, собрать кожу в складку не представляется возможным. Постепенно
развивается гиперкератоз, появляются бородавчатые разрастания. Тяжелые случаи
осложняются трещинами и изъязвлениями кожных покровов,обильной лимфореей (до
2 л/сут). Разница в окружности конечностей может достигать 30—40 см.Прямая
лимфография позволяет поставить окончательный диагноз, установить наличие и
уровень препятствия при вторичной форме лимфостаза.
— Какие встречаются пороки развития лимфатических
сосудов?
Пороки развития анатомически проявляются аплазией,
ги-поплазией или эктазией лимфатических коллекторов с недостаточностью
клапанного аппарата. Во всех случаях имеется нарушение лимфообращения с
развитием отека — врожденная слоновость. Основными клиническими проявлениями
являются отек, повторные воспалительные процессы, трофические изменения.
Консервативное лечение заключается в ношении эластических бинтов,
физиотерапии, дегидратационной терапии. Создание новых путей лимфооттока при
этой патологии ненадежно. Основной принцип лечения заключается в полном
иссечении пораженных тканей с последующей реимплантаци-ей кожи или
использования аутодермопластики расщепленным лоскутом.
— Опишите методику лимфографии.
За 10—20 мин до исследования в область первого
межпальцевого промежутка стопы внутрикожно вводят 1—2 мл лим-фотропного
красителя (индигокармин, метиленовый синий). Затем на уровне средней трети
тыла стопы, между I и II плюсневыми костями, делают поперечный или косой
разрез кожи длиной 1,5—2 см. В подкожной клетчатке находят прокрашенные
лимфатические сосуды, в один из которых вводят с помощью иглы или тонкого
катетера 5—10 мл любого водорастворимого контрастного вещества (не менее 65%
концентрации) и производят рентгеновские снимки. Помочь пункции
лимфатического сосуда или установке катетера помогает налобная лупа с
увеличением 4—8 раз.
— В чем состоит консервативное лечение лимфостаза?
Консервативная терапия эффективна на ранних стадиях
заболевания, когда отсутствуют стойкие органические изменения мягких тканей
конечности. Комплекс консервативной терапии включает: эластическое бинтование
конечности; препараты, улучшающие трофику тканей (витамин Bj, аскорбиновая
кислота, рибофлавин), периферическое кровообращение (галидор, но-шпа и др.) и
микроциркуляцию (трентал, компламин, сол-косерил и др.); десенсибилизирующие
средства; нестероидные противовоспалительные средства (реопирин, будадион и
др.); препараты гиалуронидазного действия (лидаза, ранидаза и др.);
биологические стимуляторы (стекловидное тело, экстракт плаценты и др.); физиотерапевтическое
и бальнеологическое лечение. Хороший эффект оказывает пневмомассаж, создающий
пульсирующее сдавление конечности от периферии к центру.
— Какие методы хирургического лечения применяют при
фибрэдеме?
Операции, преследующие цель уменьшить толщину конечности.
Традиционно используют пластические операции, сущность которых состоит в
частичном или полном иссечении скле-розированной подкожной клетчатки и фасции
с реплантацией кожи (операция Караванова, Трошкова), либо закрытием дефекта
расщепленным кожным лоскутом. Недостатками всех операций этого типа являются
большая травматичность, возможность жировой эмболии, опасность инфицирования
и отторжения кожного лоскута, плохой косметический эффект.
Резекционно-пластические операции, направленные на восстановление
оттока лимфы из пораженной надфасциальной области в подфасциальную. Операция
Томпсона основана на предположении, что лимфатическая система кожи может
функционировать даже при несостоятельности глубоких лимфатических сосудов.
Для создания оттока лимфы глубоко в ткани пораженной конечности погружают
кожный лоскут.
Патогенетически более обоснованным является наложение
прямых лимфовенозных анастомозов. Прямые анастомозы между поверхностными
лимфатическими сосудами и подкожными венами накладываются в подколенной ямке,
на бедре и в области скарповского треугольника. Обнаружить лимфатические
сосуды можно только после прокрашивания, краситель вводят в первый, во второй
и в четвертый межпальцевые промежутки. Выделяют максимально возможное
количество лимфатических сосудов и рядом лежащие ветви подкожных вен.
Лимфатические сосуды пересекают, центральные их концы коагулируют, а
периферические анастомозируют с венами по типу конец в конец или конец в бок.
При этом выполняют 6— 10 и более анастомозов. Микрохирургическая техника с
обеспечением 40-кратного увеличения облегчает выполнение анастомозов.
Операции, выполненные в начальных стадиях хрони-
ческого лимфостаза, полностью нормализуют лимфоотток, в
более поздних стадиях значительно уменьшают отек кожи и подкожной клетчатки.
Эти операции совершенно бесперспективны при выраженном склерозе подкожной
клетчатки и апоневроза в стадии завершенной фибрэдемы. В последние годы
становится популярной операция создания прямых анастомозов лимфатических
узлов с венами.
— Что такое лимфангит и лимфаденит?
Воспаление лимфатических сосудов (лимфангит) и
лимфатических узлов (лимфаденит), нередко гнойное, вызывает бактериальная
инфекция, часто обусловленная бета-гемолитичес-ким стрептококком или
стафилококком, проникающими через инфицированные раны, потертости, мацерации
кожи.
Клиническая картина: лихорадка с ознобами, вокруг
пораженного участка лимфатической системы возникает гиперемия, красные полосы
восходят по направлению к дренирующему лимфатическому узлу. Движения
пораженной конечности болезненны и способствуют продвижению бактерий по
лимфатическим путям, отягощая состояние больного. Если лимфатические узлы не
остановят процесс, возникает септицемия.
Лечение состоит из иммобилизации конечности и назначения
антибиотиков. Источник бактериального обсеменения должен быть санирован в
первую очередь (вскрытие гнойников, дренирование и пр.). Неосложненные случаи
излечиваются быстро и без последствий. Повторные атаки возможны при вторичной
хронической лимфэдеме.
— С какой целью применяют дренирование грудного
лимфатического протока?
Основная масса оттекающей из печени лимфы проходит через
грудной лимфатический проток. Дренирование последнего дает хороший
клинический эффект при циррозе печени с асцитом и варикозным расширением вен
пищевода, особенно на высоте кровотечения.
Дренирование грудного лимфатического протока с целью
детоксикации с успехом применяется в комплексе лечебных мероприятий при
отравлениях, интоксикациях, перитоните, деструктивном панкреатите,
механической желтухе, уремических состояниях.
Канюляция грудного лимфатического протока используется в
целях достижения иммунодепрессивного эффекта при трансплантации органов и
тканей. Малые лимфоциты передают антигенную информацию из трансплантата в
плазматические клетки реципиента, осуществляющие, в конечном итоге,
протеолитический эффект на клетки трансплантата. Удалением большого
количества лимфы удается продлить сроки при-живления трансплантатов в самый
критический ранний период. Клинический эффект можно получить и при лечении некоторых
аутоиммунных заболеваний (красная волчанка, дерма-томиозит и др.).
Одним из способов диагностики злокачественных
новообразований является цитологическое изучение лимфы, полученной из
грудного лимфатического протока. Профилактическое дренирование грудного
лимфатического протока при операциях по поводу злокачественных
новообразований предотвращает перенос клеток и эмболов в процессе
вмешательства.
— Опишите технику дренирования грудного лимфатического
протока.
Операцию проводят, как правило, под местной анестезией.
Под плечевой пояс кладут валик, а голову поворачивают вправо. Поперечным
разрезом в левой надключичной области от яремной вырезки до средней трети
ключицы рассекают кожу, поверхностную фасцию с подкожной мышцей.
Грудино-клю-чично-сосцевидную мышцу отводят кнаружи после рассечения
поверхностного листка первой фасции шеи. Обнажают собственную фасцию шеи и
верхнее брюшко лопаточно-подъя-зычной мышцы; фасцию рассекают продольно вдоль
наружного края просвечивающейся через нее внутренней яремной вены на
расстоянии 5—6 см от груди-но-ключичного сустава. Вену выделяют и берут на
держалку. Освобождение грудного лимфатического протока из жировой клетчатки
производят в подлестничном пространстве ло венозного угла.
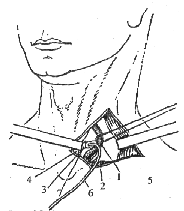
Рис. 35. Анатомические взаимоотношения в ране при
наружном дренировании грудного лимфатического протока: 1 — внутренняя яремная
вена; 2 —подключичная вена; 3 — блуждающий нерв; 4 — общая сонная артерия; 5
— грудино-ключично-сосцевидная мышца; 6 — дренажная трубка; 7 — грудной
лимфатический проток
— Какие осложнения возможны при длительном дренировании
грудного лимфатического протока?
Длительная потеря лимфы в больших количествах приводит к
снижению уровня общего белка, нарушению процентного содержания фракций плазмы
и свободных аминокислот в крови и лимфе, перераспределению электролитов. Это
обусловлено тем, что при наружном отведении лимфы теряются белки, жиры,
углеводы, ферменты, электролиты, аминокислоты. Компенсировать такие потери
путем переливания крови, белковых препаратов и плазмозаменителей очень трудно
и не всегда возможно. Поэтому необходимо использовать возможность возвращения
в организм очищенной от токсинов лимфы,пропущенной через сорбенты или
активные угли.
|